FOCUS
Gli emangiomi infantili: un numero verde per aiutare genitori e specialisti
Redazione On Medicine

Le anomalie vascolari rappresentano un gruppo eterogeneo di patologie che consiste in alterazioni di varia natura, gravità ed estensione a carico dei vasi ematici e/o linfatici, a livello cutaneo ed extracutaneo.
Si tratta di affezioni che si manifestano in età pediatrica, talvolta alla nascita, isolate o sindromiche e in alcuni casi invalidanti, con implicazioni funzionali e psicologiche talvolta anche gravi.
L’epidemiologia delle anomalie vascolari non è completamente nota e varia in funzione del tipo di patologia. La classificazione, a causa della complessità ed eterogeneità di questo vasto gruppo, è stata nel tempo oggetto di diverse modifiche e rimane a tutt’oggi fonte di notevoli difficoltà e controversie.
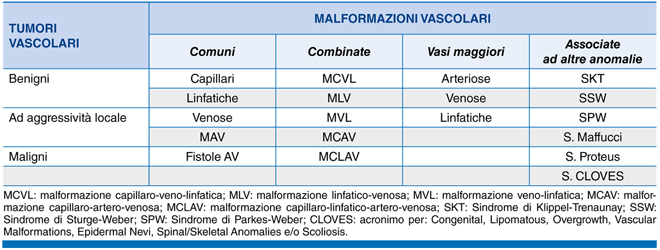
La classificazione dell’International Society for the Study of Vascular Anomalies (ISSVA), rivista ed aggiornata in occasione del Convegno internazionale di Melbourne (Aprile 2014), conferma la suddivisione delle anomalie vascolari in due grandi gruppi: i tumori vascolari e le malformazioni vascolari, secondo quanto proposto in origine da Mulliken (Tabella 1).
Tabella 1. Classificazione ISSVA. Da Dalmonte P, 2015.
Le malformazioni vascolari sono invece suddivise sulla base del pattern istologico in forme semplici (arteriose, venose, capillari, linfatiche) oppure combinate. L’uso di una comune nomenclatura e il riferimento a una classificazione riconosciuta a livello internazionale garantiscono la correttezza del percorso diagnostico e delle successive terapie.
Gli Emangiomi Infantili sono i più comuni tumori infantili dei tessuti molli e colpiscono dal 3% al 10% della popolazione. L’eziopatogenesi è tuttora ignota, anche se esistono ipotesi patogenetiche (stimolo ipossico, progenitore placentare). I fattori di rischio ad oggi ritenuti più probabili sono: il sesso femminile, la razza caucasica, la prematurità, l’età avanzata della madre, la placenta previa e la pre-eclampsia.
Le lesioni solitamente non sono visibili alla nascita, ma compaiono durante le prime 4-6 settimane di vita. Tutti gli Emangiomi Infantili mostrano una tipica evoluzione caratterizzata da una rapida crescita (proliferazione) iniziale seguita da un periodo di stabilizzazione e poi da una lenta regressione spontanea. La fase di crescita può durare fino ai 6 mesi di età ed è seguita da una fase di regressione che può durare 3 o 7 anni.
Sul piano anatomo-clinico si distinguono:
- Emangiomi Infantili superficiali, caratterizzati da crescita esofitica rispetto al piano cutaneo;
- Emangiomi Infantili profondi, caratterizzati da uno sviluppo prevalente nello spessore dei tegumenti;
- Emangiomi Infantili misti, caratterizzati da una componente superficiale e una profonda.
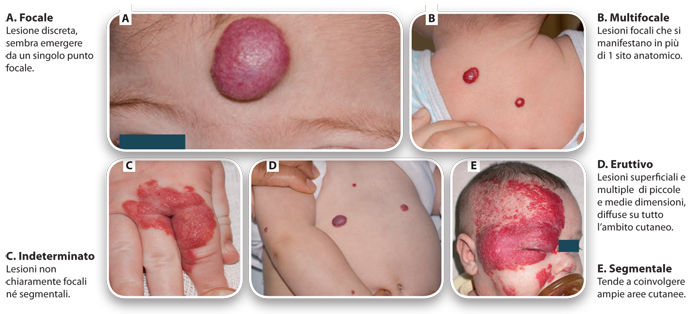
Gli Emangiomi Infantili possono anche essere classificati secondo la loro localizzazione (Figura 1): si distinguono pertanto Emangiomi Infantili di tipo focale (A), multifocale (B), indeterminato (C), eruttivo (D) e segmentale (E).
Figura 1. Classificazione degli Emangiomi Infantili secondo localizzazione. Immagini tratte da: Neri I, 2016.
Gli emangiomi precoci devono essere riconosciuti più tempestivamente e i bambini ad alto rischio di sviluppare tale disturbo dovrebbero essere monitorati costantemente (settimanalmente o ogni due settimane), iniziare il trattamento specifico ed essere indirizzati a uno specialista il più precocemente possibile, idealmente dalle 4 settimane di età.
In caso di dubbi o complicanze, è conveniente fare riferimento a un Centro per la cura delle anomalie vascolari: in Italia ne sono presenti diversi.
Da questo mese, per un anno, allo scopo di aumentare l’awareness di genitori e pediatri riguardo a questo argomento è disponibile un numero verde a cui è possibile rivolgersi per ottenere maggiori informazioni sul disturbo e consentire al più elevato numero di pazienti possibile di essere indirizzati ai Centri di riferimento.

Il servizio è disponibile dal lunedì al venerdì negli orari: 9,30-12,30/14,30-17,30, festività e mese di agosto esclusi.
L’iniziativa è stata resa possibile grazie al contributo incondizionato di Pierre Fabre Dermatologie.
A ulteriore supporto del progetto è stato creato un sito: www.emangioma.net, che contiene materiale di consultazione, supporto e informazione sugli Emangiomi Infantili, a disposizione di genitori e medici.
Bibliografia essenziale
- Neri I, Diociaiuti A, El Hachem M. Testo- Atlante. Cute e anomalie vascolari. Giugno 2016. Edra Edizioni
- Dalmonte P et al. Prospettive in Pediatria. Apr-Giu 2015;45(178):95-101;
- Chen TS et al. Infantile Hemangiomas: An Update on Pathogenesis and Therapy. Pediatrics. 2013 Jan;131(1):99-108
- Tollefson MM et al. Early growth of infantile hemangiomas: what parents’ photographs tell us. Pediatrics. 2012 Aug;130(2):e314-20
- Léauté-Labrèze C et al. A randomized, controlled trial of oral propranolol in infantile hemangioma. N Engl J Med. 2015 Feb 19;372(8):735-46
- Drolet BA et al. Initiation and use of propranolol for infantile hemangioma: report of a consensus conference. Pediatrics. 2013 Jan;131(1):128-40 5
-
Farmacologia clinica dei farmaci anticoagulanti
Marco Moia Centro Emofilia e Trombosi - Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico di Milano
-
Sintomi del basso apparato urinario dopo chirurgia pelvica: fisiopatologia e trattamento
Enrico Finazzi Agrò - Professore Associato; Cattedra di Urologia, Università di Roma “Tor Vergata”; UOSD Servizio di Urologia Funzionale, Policlinico Tor Vergata; IRCCS Ospedale S. Lucia, Roma
-
Fisiologia di apprendimento e memoria
Mariano Pedetti - SerT MVT, AUSL2 dell‘Umbria, Marsciano (PG)